Keratokonus
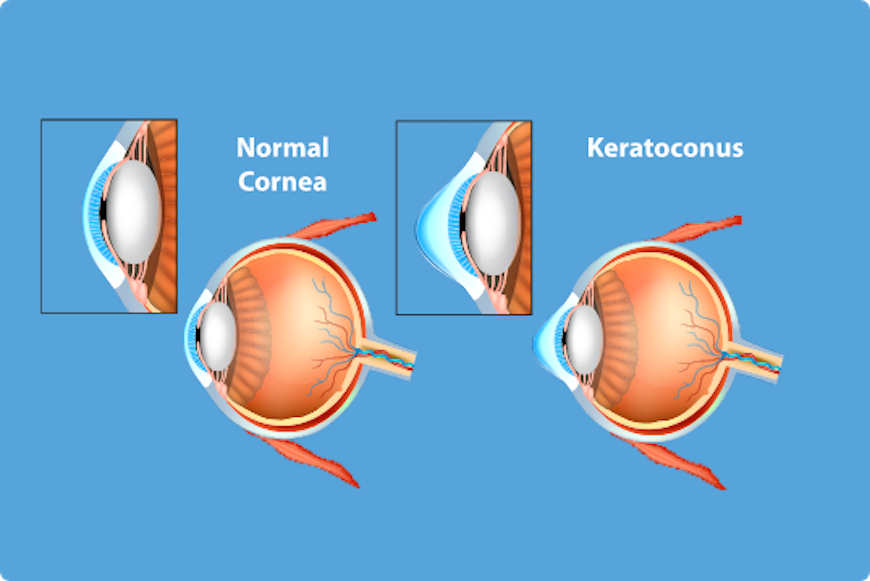
Keratokonus je degenerativna bolest koja se odlikuje poremećajem zakrivljenosti rožnjače. Kod ove bolesti rožnjača se istanjuje i ispupčuje u obliku kupe, pa time stvara velike poteškoće sa vidom. U osnovi ovog oboljenja je defekt kolagenih vlakana koja čine osnovnu strukturu rožnjače.
Ovo oboljenje je obavezno bilateralno (zahvata oba oka), pri čemu je jedno oko uglavnom više zahvaćeno. Keratokonus je progresivno oboljenje, koje u krajnjem slučaju zahteva transplataciju rožnjače.

Keratokonus je bolest dece i omladine, najčešće kreće oko 16. godine starosti. Bolest mnogo brže napreduje kada počne u ranom detinjstvu ili u pubertetu. Progresija je najbrža u prvih 10-15 godina, a zatim dolazi do usporenijeg napredovanja bolesti. Posle 40. godine se retko javlja.
Kornealna tomografija
Kornealna tomografija je dijagnostička metoda kojom se sa sigurnošću utvrđuje postojanje bolesti keratokonusa. Ovom metodom dobijamo sve podatke bitne za postavljanje dijagnoze, kao i za praćenje progresije keratokonusa (debljina rožnjače, zakrivljenost, prisustvo, tj. odsustvo ispupčenja, kako na prednjoj tako i na zadnjoj strani rožnjače, stadijum keratokonusa). Posebno je važno obratiti pažnju na postojanje i rano otkrivanje “Forme Fruste” keratokonusa, koji predstavlja subkliničku formu i ne može se ni na koji drugi način otkriti. Ovo je najraniji stadijum koji ne dovodi do pojave klasičnih simptoma i znaka prisutnih kod već razvijenog, klinički vidljivog keratokonusa.
Na kornealnoj tomografiji karakterističan je normalan nalaz na prednjoj strani rožnjače, udružen sa abnormalnim ispupčenjem zadnje strane od preko 15 mikrometara.
Koji su simptomi keratokonusa?
Osnovni simptom kod pacijenata sa keratokonusom je pogoršanje vidne oštrine. Nema crvenila i bolova, jedino je moguća pojačana osetljivost na svetlo i osećaj rasipanja svetlosti. Mogu se javiti poteškoće prilikom vožnje u noćnim uslovima. Dioptrija ubrzano napreduje, naročito cilindrična komponenta. Uglavnom je to miopni astigmatizam.
Prelamanje svetlosti u oku
Kroz normalno ljudsko oko svetlosni zraci se pri prolasku prelamaju preko dve zakrivljene površine, preko rožnjače i sočiva. Normalna rožnjača je pravilnog, poluloptastog oblika. Svetlosni zraci se pravilno prelamaju kroz rožnjaču koja ih usmerava kroz sočivo dalje u oko i svi zraci se ukrštaju tačno na mrežnjači. Tako se dobija jasna slika.
Kod keratokonusa rožnjača je nepravilnog, kupastog oblika. Zraci koji padaju na rožnjaču se rasipaju kroz nju, nisu pravilno usmereni i ne ukrštaju se tačno na mrežnjači. Zraci se rasipaju i tako se dobija nejasna, mutna slika.
Faze keratokonusa
Keratokonus prolazi kroz četiri faze:
- I faza: Javlja se miopni astigmatizam, koji se može relativno dobro korigovati naočarima. U većini slučajeva bolest ostaje neotkrivena i tretira se kao refrakciona mana.
- II faza: Dioptrija raste, naročito cilindrična komponenta. Naočarima se ne postiže dobra vidna oštrina. Tada se prelazi na gas-propusna (GP conne) kontaktna sočiva, kojima se postiže dobar vid.
- III faza: Bolest još više napreduje, vidna oštrina se smanjuje, RGP sočiva postaju nekomforna, ne mogu se nositi čitav dan, lako ispadaju iz oka.
- IV faza: Karakteriše je stvaranje ožiljaka u najistanjenijem delu rožnjače, koji dodatno ometa vid. Rožnjača je vrlo tanka i ispupčena, sočivo ispada iz oka pri treptanju. Tada se mora razmišljati o transplataciji rožnjače.
Glavni faktori za napredovanje keratokonusa su: godine, često trljanje očiju i trudnoća. Što se ranije javi, bolest brže napreduje, progresivnija je, tako da je neophodno češće praćenje. S obzirom da je bolest često nasledna, posebnu pažnju treba usmeriti ka pacijentima čiji bliži ili dalji rođaci imaju keratokonus.
Kako se leči keratokonus?
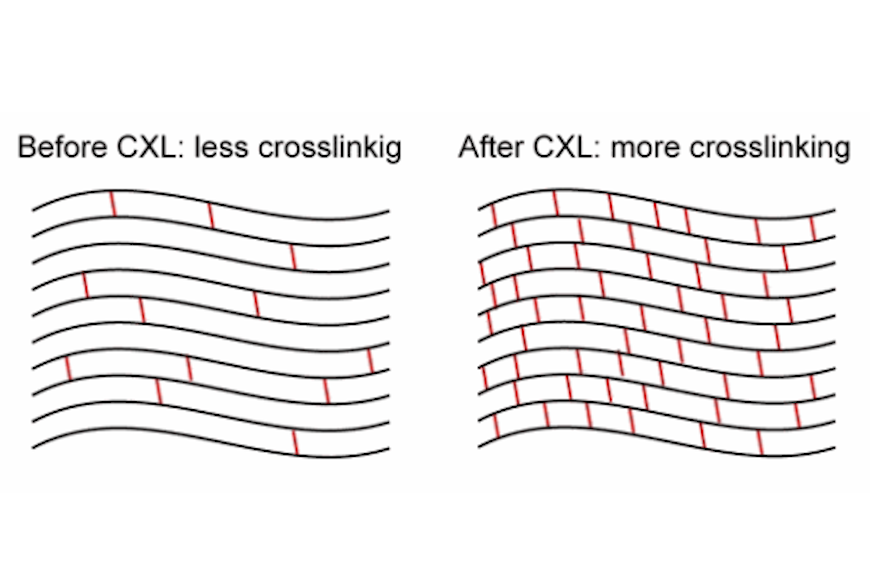
Do skora je jedini vid lečenja za pacijente sa keratokonusom bila keratoplastika, odnosno transplatacija rožnjače. Od pojave kornealne cross linking procedure, moguće je kod najvećeg broja pacijenata zaustaviti progresiju keratokonusa pre nego što dođe do značajnog napredovanja bolesti i izraženog pada vida. Ova, vremenski kratka i bezbolna hirurška intervencija, zaustavlja progresiju keratokonusa. To je neagresivna terapijska metoda vitaminom B2 i UV zracima (Ultra B2 ili CXL) koja učvršćuje kolagen i stabilizuje rožnjaču, zaustavlja istanjenje i ispupčenje rožnjače i na taj način zaustavlja napredovanje keratokonusa.

Vitamin B2 je biokompatibilna supstanca čija struktura upija ultraljubičasto svetlo, stvara nove veze sa susednim plažama kolagena u stromalnom sloju rožnjače što dovodi do jačanja mehaničke sile same rožnjače, a da pri tom ne menja njenu providnost.
Nova metoda služi da učvrsti rožnjaču, onemogućavajući dalju deformaciju
Metodu je osmislio i prvi put još 1997. godine primenio prof. Theo Seiler. Ideju da potraži materiju koja će rožnjaču učiniti čvršćom i tako zaustaviti napredovanje keratokonusa, prof. Seiler je dobio kod svog stomatologa. Bela pasta koja se stavlja u zub učvrsti se ultraljubičastom svetlošću i na taj način postaje plomba. Profesor je tako došao na ideju da potraži materiju koja će biti providna i koja će moći da pod uticajem ultraljubičaste svetlosti ojača rožnjaču. I pronašao je – Vitamin B2. Intervencija Ultra B2 traje oko pola sata i izvodi se u lokalnoj, kapljičnoj anesteziji. Skida se blagi površinski sloj epitela, zaštitnog sloja rožnjače. Stavlja se vitamin B2 u vidu kapi i ostavlja 20-ak minuta da bi se omogućio prodor vitamina B2 kroz celu rožnjaču. Osvetli se ultraljubičastim svetlom u trajanju od 3 do 30 minuta, u zavisnosti od jačine lampe, uz stalno obnavljanje vitamina B2 i anestetika. Na kraju procedure se stavlja specijalno terapeutsko sočivo čija je uloga da štiti oko dok epitel ne zaraste, nakon čega se ovo sočivo skida (nakon najviše 7 dana).
Postoperativni tretman
Nakon operacije, keratokonus bi trebalo da bude zaustavljen na nivou na kom je bio. Iako je osnovni cilj ove metode da zaustavi progresiju keratokonusa, u poslednje vreme veliki broj studija ukazuje čak i na mogućnost poboljšanja vidne oštrine u određenom stepenu u zavisnosti od stadijuma keratokonusa. Postoperativni tretman kapima je neophodan i traje nekoliko meseci, uz redovne kontrole. Pacijent može da nastavi da nosi kontaktna sočiva najčešće mesec do dva posle intervencije. Sedam do deset dana nakon operacije pacijent se vraća u stanje u kakvom je bio pre intervencije. Ultra B2 se može koristiti uz druge korektivne metode, kao npr. uz implantaciju Ferrara prstenova.
Veliki značaj u poslednje vreme se pridaje i kombinovanoj proceduri, koja podrazumeva istovremenu primenu CXL (cross linking) i PRK metode za korekciju određenog stepena dioptrije, prvenstveno astigmatizma, ujedno sa ojačanjem rožnjače. Ova metoda je danas uveliko u primeni kod blažih do umerenih stadijuma keratokonusa. Na ovaj način se pored ojačanja rožnjače, pacijentima omogućava i bolja vidna oštrina. Zbog toga je jako važno keratokonus otkriti u što ranijem periodu, dok rožnjača još uvek ima određenu debljinu koja će nam omogućiti da pored ojačanja rožnjače možemo i u određenoj meri korigovati dioptriju. Kombinovana procedura se najčešće primenjuje kod “forme fruste” keratokonusa.

U nekim slučajevima se preporučuje da se cross linking koristi kao profilaksa, kada je rožnjača tanka, a planira se LASIK ili PRK metoda, čak iako nije dijagnostikovan keratokonus. Naravno, da i ova metoda sama ili u kombinaciji sa drugim metodama nosi određene rizike, a rezultati mogu ponekad biti ograničeni i nepredvidivi. Međutim, procenat komplikacija je zanemarljiv u odnosu na uspešnost, korisnost I značaj ove metode. Osim u slučajevima keratokonusa, cross linking se koristi i u zaustavljanju progresije pelucidne marginalne degeneracije, ektazija nakon refraktivne procedure, ali i u lečenju stanja koja tope rožnjaču, “melting conditions” i kod infektivnih keratitisa, gde se takođe učvršćuje rožnjača, a UV-A zračenje vrši sterilizaciju infektivnog agensa.
Cross linking danas predstavlja „zlatni standard“ u zaustavljanju progresije keratokonusa, ektazija i pelucidne marginalne degeneracije. Ovo revolucionarno otkriće se smatra jednim od najvećih izuma na polju moderne oftalmologije.
Ostale metode lečenja
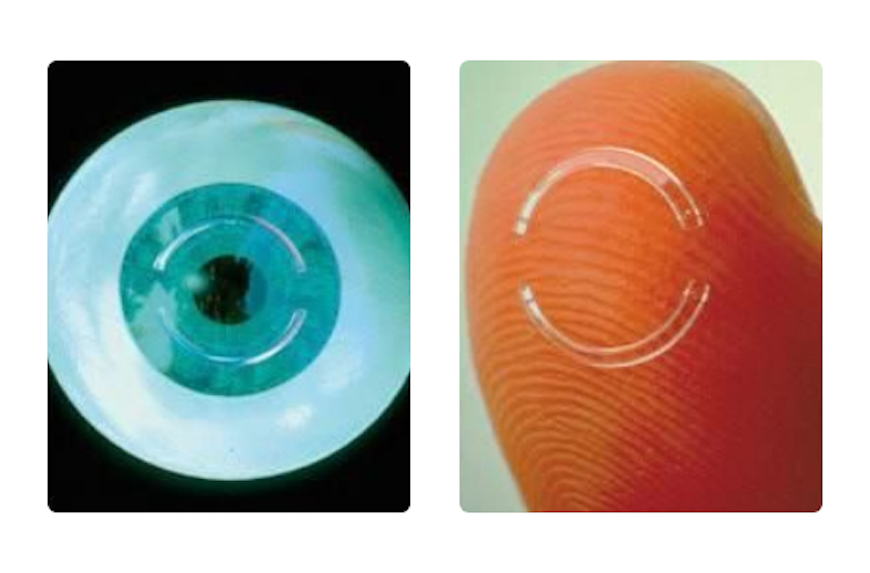
Implantacija kornealnog stromalnog prstena
- Predstavlja alternativu transplantaciji rožnjače.
- Metoda se sastoji u inserciji intrastromalnog prstenastog segmenta u srednju periferiju rožnjače. Centralni deo postaje zaravnjeniji i pravilniji, što smanjuje miopiju, naročito astigmatizam i povećava kvalitet vida.
- Implantacija traje petnaestak minuta u lokalnoj, kapljičnoj anesteziji. Specijalnim špatulicama se napravi «hodnik» u dubljim slojevima rožnjače u koji se implantiraju jedan ili dva poluprstena.
- Zaštitno kontaktno sočivo se postavlja na oko umesto zavoja do sutradan, a postoperativni tretman kapima traje nekoliko nedelja posle intervencije.
- Najpoznatiji intrastromalni prstenovi su Intacs i Ferrara Rings.
Transplantacija rožnjače
Između 10% i 25% slučajeva nelečenih keratokonusa vremenom progresira u stadijum u kojem korekcija vida više nije moguća, gde su istanjenje i ožiljavanje rožnjače postali preveliki i u tim slučajevima transplantacija rožnjače postaje neophodna. Bolesna, jako zakrivljena, zamućena ili ožiljno izmenjena rožnjača se ovom metodom zamenjuje zdravom, doniranom rožnjačom. U slučajevima keratokonusa primenjuju se dve metode: DALK i perforativna keratoplastika PKP. Naime, vezano za lokalizaciju patoloških promena u rožnjači u odnosu na debljinu rožnjače transplantacija može biti:
- Transplantacija pune debljine rožnjače – perforativna keratoplastika
- Parcijalna transplantacija rožnjače – lamelarna keratoplastika
- Kod DALK graftova, samo spoljašnji epitel i stroma bivaju zamenjeni, što omogućava da se zadnji deo rožnjače zadrži i da se očuva strukturni integritet i stabilnost. S obzirom da odbacivanje graftova počinje u endotelu, šansa za to je mnogo manja kod ovakvog načina transplantacije. Prednosti u odnosu na PKP: ekstraokularna procedura, očuvan zadnji deo rožnjače, brži oporavak. Nedostaci: teška za izvođenje, veći broj komplikacije u toku operacije.
Najvažnije je NE DOZVOLITI da do transplantacije dodje. U današnje vreme imamo način i mogućnost da se borimo I uspešno preveniramo značajnu progresiju i pad vida kod pacijenata sa keratokonusom. Otkrivanje bolesti u što ranijem stadijumu, redovno praćenje i pravovremena primena cross linking metode su krucijalni u postizanju dobrih rezultata.

